O que está por trás do modelo do SUS
Colaboraram para esta matéria os pesquisadores do Grupo de Pesquisa Desenvolvimento Sustentável, CT&I e Complexo Econômico‑Industrial da Saúde (GPCEIS), vinculado ao Centro de Estudos Estratégicos da Fundação Oswaldo Cruz (CEE‑Fiocruz) e à Escola Nacional de Saúde Pública Sergio Arouca (ENSP/Fiocruz). O GPCEIS tem como propósito consolidar-se como referência na produção de conhecimento sobre o Complexo Econômico‑Industrial da Saúde (CEIS), contribuindo para a formulação de políticas públicas que fortaleçam o SUS, ampliem o acesso universal à saúde e promovam o desenvolvimento nacional.
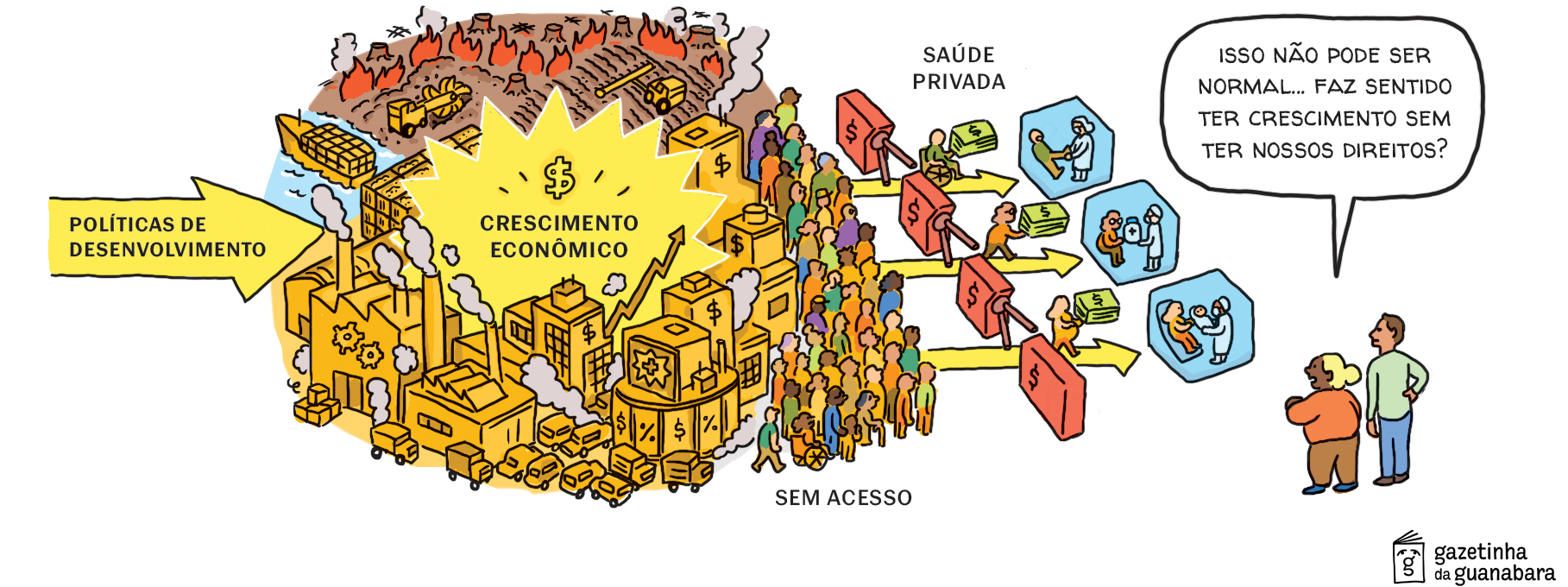
Como desenvolver nosso país? Uma resposta colocaria os Estados Unidos como referência, por ser a economia mais rica do planeta com um PIB de 30 trilhões de dólares em 2025. Porém, naquele país, a riqueza não se traduz em qualidade de vida para a população. Além de ser a nação mais desigual do Norte Global (OCDE, 2024), ela apresenta diversos indicadores sociais sofríveis, como alta insegurança alimentar, enorme população de rua, encarceramento em massa e o desastroso caso da saúde: se um estadunidense não tiver plano de saúde ou dinheiro para um atendimento médico (caríssimo naquele país) ele, literalmente, não terá onde cair morto – ou vai se endividar. Nos EUA, nada menos que 41% das pessoas têm dívidas de saúde e 36% evitam ou adiam tratamentos devido ao seu custo (KFF, 2022). É o maior PIB do mundo – mas, como dizia Maria da Conceição Tavares, “ninguém come PIB”. A quem serve esse desenvolvimento?

Na ressaca desse modelo excludente, vem surgindo o debate sobre “desenvolvimento orientado por missões socioambientais” (como debatido na 1ª edição do Caneta Crítica, em “Uma nova industrialização”). Volta-se a discutir o Estado como chave para o desenvolvimento, após décadas de desmonte institucional e depreciação cultural do governo pelo neoliberalismo. Nessa retomada, é referência o trabalho da economista ítalo-estadunidense Mariana Mazzucato, que traz conceitos como “Estado empreendedor” ao mesmo tempo em que desmonta na raiz o mito dos EUA: naquele país dito tão liberal, sempre foram os gastos públicos com defesa que estruturaram a economia. Foi no complexo militar estadunidense, inclusive, que surgiram as principais inovações tecnológicas hoje em uso pelas empresas privadas do Vale do Silício (Mazzucato, 2021). A proposta passa a ser então de recuperar as capacidades estatais, agora para o enfrentamento aos desafios sanitário, climático e social, e estimulando, nesse enfrentamento, indústrias e crescimento econômico. Isso tem se traduzido, nessas economias avançadas, em diversas iniciativas pontuais e esboços de planos maiores de transição verde, como os chamados Green New Deal.
Resgatar um modelo de desenvolvimento com o Estado liderando a economia – agora orientado por missões sociais – está na fronteira do debate mundial. Aqui na América Latina os desafios são ainda maiores, mas por outro lado o Brasil já possui uma valiosa experiência na área de saúde que coloca em prática muito do que é discutido lá fora.
Centrada no SUS, nossa política de saúde pública tem longo acúmulo no enfrentamento dos desafios locais e desenvolveu uma abordagem consolidada de como orientar a economia. O debate econômico no Brasil, e no mundo, tem muito a aprender com o SUS.
O SUS é o futuro
O Sistema Único de Saúde (SUS) é o maior sistema de saúde universal e gratuito do mundo, com 76% da população brasileira dependendo diretamente dele para serviços de saúde, o que representa mais de 160 milhões de pessoas e 2,8 bilhões de atendimentos anuais (MS, 2025). Ele foi uma bandeira do movimento sanitarista dos anos 1980, o qual reunia acadêmicos, profissionais de saúde e movimentos sociais em uma das mais progressistas e inspiradoras frentes de luta da redemocratização. Mas suas raízes vão longe, desde pelo menos o movimento dos anos 1950 de crítica ao modelo de saúde pública estadunidense, que então estava sendo importado para o Brasil. Enquanto aquele modelo propunha campanhas centralizadoras, focalizadas em doenças isoladas e com forte medicalização (e altos custos), o movimento do sanitarismo desenvolvimentista daquela década (cuja figura emblemática era o médico Mário Magalhães, marido da famosa psiquiatra Nise da Silveira) enxergava a centralidade das determinações sociais e econômicas da saúde. Com a bandeira “desenvolvimento é saúde”, esse antecedente político-intelectual do SUS defendia políticas com grande descentralização estadual/municipal (Escorel, 2015). O SUS seguiu esse legado, sendo uma referência de articulação federativa e de participação social, além de objetivar uma atenção à saúde integral (e não apenas focalizada).
Nos anos 1980, tais embates continuavam, e o contexto da criação do SUS naquela década também foi marcado pelos conflituosos ajustes recessivos decorrentes dos acordos com o FMI. O SUS é constitucionalizado em 1988 (arts. 196-200 da Constituição), vitória progressista ímpar naquele momento de avanço do neoliberalismo por todo o mundo. Legislado em 1990 (Lei 8.080), ele se consolida nos anos seguintes enquanto o país todo passa por reformas neoliberais intensas, abertura comercial e privatizações. De lá para cá, o noticiário de TV ataca cotidianamente a imagem do SUS mostrando filas, precarização e escândalos, enquanto as mazelas dos planos de saúde – em expansão paulatina – passam praticamente incólumes.
As falhas, insuficiências e o próprio desmonte das políticas do SUS alimentam o coro dos críticos, que ainda se apoiam em uma concepção econômica simplista. Isso porque o senso comum enxerga as políticas sociais como custos que é preciso conter, um mínimo de “compensações assistencialistas” que, se deixadas livres, abocanhariam todos os nossos recursos. Essa leitura culmina na ideia de que os direitos previstos na Constituição de 1988 – como a saúde universal – “não cabem no orçamento”. O campo da saúde coletiva é então uma luta acirrada contra a privatização, e nos últimos dez anos vimos o Teto de Gastos de 2016 congelar os gastos federais com saúde pública, além de diversas políticas da área serem desmontadas nos governos Temer e Bolsonaro.
Foi nesse contexto conflituoso que em 2020 a pandemia da Covid-19 atingiu o mundo todo, exigindo um esforço urgente e sem precedentes para a saúde. O Brasil, apesar de ser uma nação do Sul Global de renda média e com muita pobreza, exibiu uma capacidade de vacinação em massa comparável à de países do Norte Global, com uma velocidade que por si só evitou pelo menos 300 mil mortes (Santos et al., 2023) – apesar dos esforços contrários e adiamentos do então presidente. Esse desempenho do Brasil não caiu do céu: ele veio da força do SUS, sobretudo de sua força em coordenar políticas de desenvolvimento industrial para laboratórios públicos como a Fiocruz – o que fica claro quando se analisa que a vacinação só se massificou a partir do momento em que a produção de vacinas passou a ser feita majoritariamente aqui, saltando de 10% para 70% da população em cinco meses (Gadelha et al., 2024). Nesse sentido, o ano de 2008 foi um marco no país, quando, pela primeira vez na história políticas industriais foram lançadas sob o comando do Ministério da Saúde, colocando nossa ciência e nossa capacidade produtiva sob orientação de uma área social. É a abordagem do Complexo Econômico-Industrial da Saúde (CEIS) na prática.
O que a pandemia nos mostrou é que, quando o SUS está no comando, fica muito claro para quê e para quem essas políticas industriais vão servir. Por um lado, a política social sai fortalecida, com capacidade de inovação e de produção de bens centrais para o bem-estar garantidas; mas, por outro lado, a economia também cresce, e isso revoluciona o debate sobre desenvolvimento. O gasto em saúde deixa de ser apenas um custo, para se tornar um verdadeiro caminho alternativo para o desenvolvimento do país.
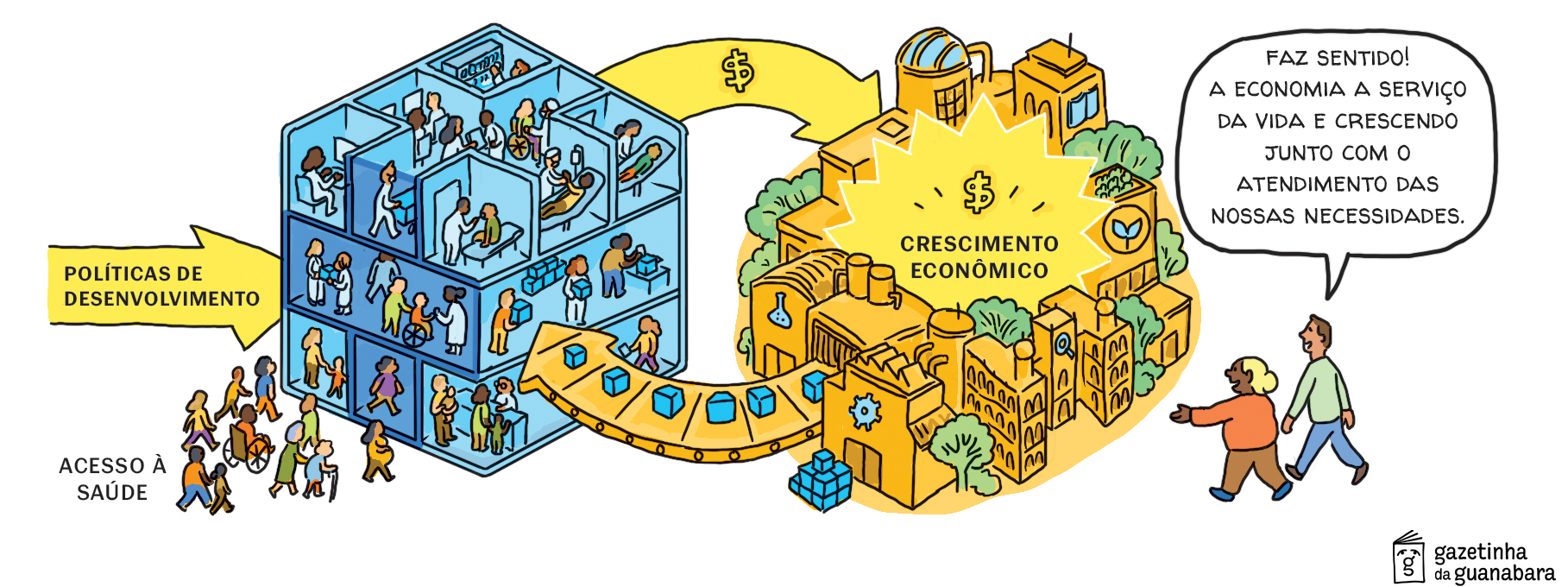
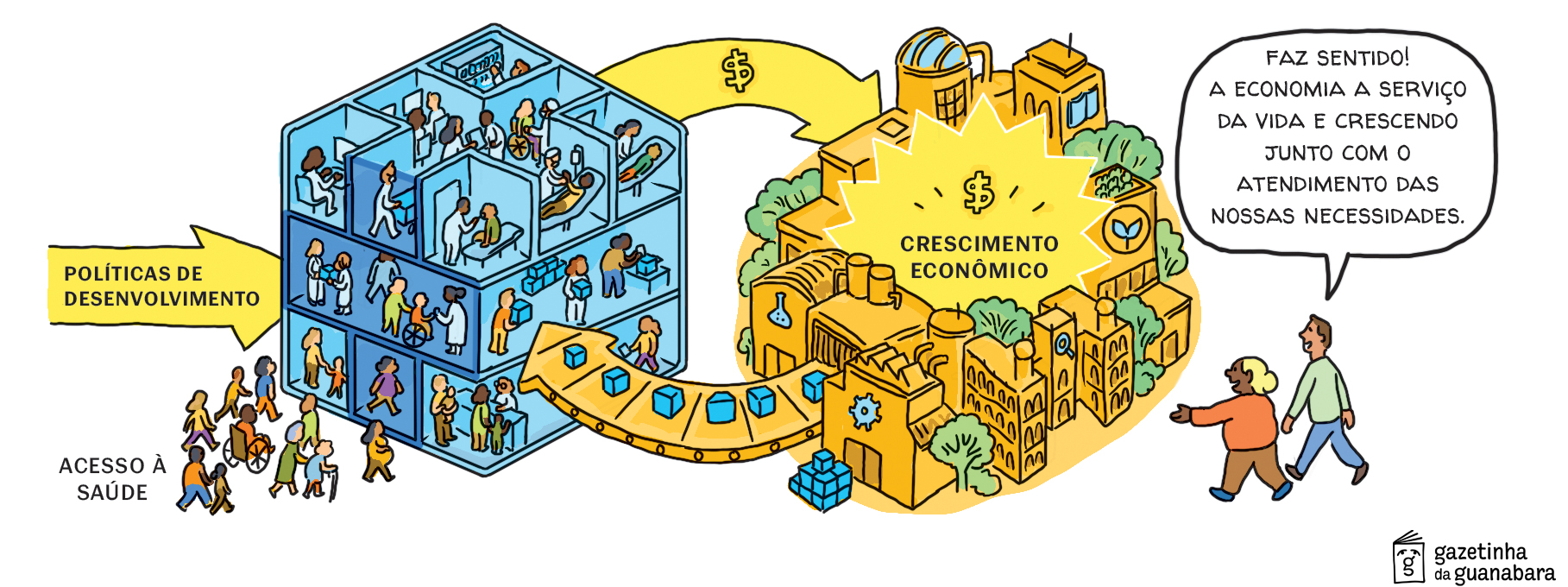
Nesse sentido, o SUS já demonstra o que o Norte Global discute sobre desenvolvimento orientado por missões, e vai além. Ao integrar a área social como uma alavanca do crescimento, os direitos então não só cabem no PIB, mas se tornam um motor do PIB, sendo um modelo para o desenvolvimento brasileiro – e global.
Os desafios da economia da saúde
Que economia está por trás do SUS? Pense bem: por trás de cada remédio distribuído gratuitamente pelo SUS, há toda uma indústria farmacêutica, bem como a indústria dos aparelhos utilizados para diagnosticar e recomendar o uso do remédio, além de cientistas e laboratórios que desenvolveram o tratamento (em uma eterna disputa por patentes), e de uma série de órgãos regulatórios, de coleta de dados e de planejamento das políticas de saúde – para não falar nas instituições para a formação dos profissionais…
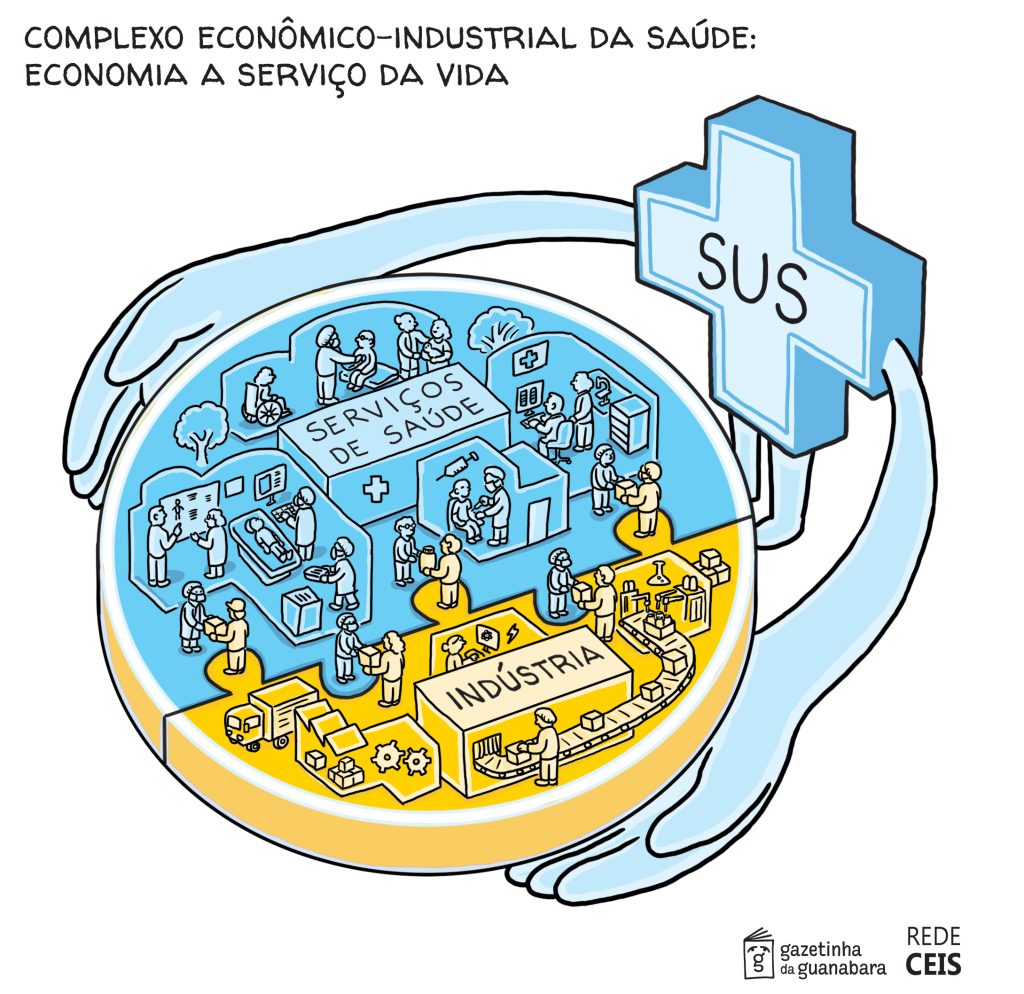
A saúde é altamente industrial, tecnológica e está em acelerada transformação. Não por acaso, ela responde, no Brasil, por 9,7% do PIB, 10,2 milhões de empregos e 30% do investimento nacional em ciência e tecnologia (Gadelha, 2022; Manzano et al., no prelo). No plano internacional, não é diferente: ela representa cerca de 10,3% do PIB global (WHO, 2023) e possui alto dinamismo, pela intensidade tecnológica e por conta de transformações estruturais como o envelhecimento populacional, que tende a reconfigurar as necessidades de demanda dos sistemas nacionais de saúde.
O que compõe o complexo da saúde, o CEIS? De maneira simplificada, essa economia é formada por: (1) indústrias químicas e biotecnológicas (como vacinas, medicamentos, reagentes); (2) indústrias de equipamentos e eletrônicas (como aparelhos, instrumentos, materiais hospitalares); (3) serviços de informação (como softwares de comunicação, dados e IA); e todos esses fornecem insumos aos (4) serviços de atendimento (como atenção primária, hospitais, exames). Essas indústrias e serviços não existem cada uma de maneira isolada, mas funcionam como um sistema, pois cada tratamento articula a todos. E todos são atravessados pelo Estado com suas regulações de controle sanitário, políticas de saúde e financiamentos. Finalmente, os serviços de atendimento não são meros distribuidores passivos. Responsáveis pela ampla maioria dos empregos do complexo e com forte interseção com a economia do cuidado, eles são cada vez mais personalizados para cada paciente, repassando para a indústria demandas específicas por inovações e tratamentos. Além disso, são essenciais para a pesquisa clínica e para a testagem de novos métodos elaborados pelas indústrias (o que é um grande ativo de uma rede enorme como o SUS). Em suma, esse é um sistema dinâmico de produção e distribuição, um organismo de relações materiais: um complexo econômico.
INOVAÇÃO No seio desse complexo, há o motor da transformação tecnológica, continuamente substituindo as práticas por outras mais modernas. A inovação – a introdução de novos tratamentos, substâncias, aparelhos, terapias, acompanhamentos – é central na área da saúde, criando uma das indústrias mais intensivas em conhecimento. Isso significa alto valor agregado, mas também a necessidade de vultosos investimentos para iniciar a produção. O alto custo gera significativas barreiras à entrada de empresas novas e de grupos pequenos, incapazes de custear laboratórios e adquirir patentes para entrar na corrida pela inovação. A indústria da saúde é, então, altamente oligopolizada em grandes corporações multinacionais, trazendo desafios que o SUS precisa enfrentar constantemente.
No capitalismo, as empresas são estimuladas a investir em inovações porque a primeira delas que conseguir dominar uma nova tecnologia terá lucros extraordinários. Mas, no caso da saúde, o que está sendo inovado pode salvar vidas e melhorar a qualidade de vida das pessoas. É por isso que a inovação em saúde precisa ser orientada para fins públicos, evitando que a busca pelo lucro restrinja o investimento a soluções de curto prazo, por vezes voltadas a produzir paliativos e a medicalizar, no lugar de curar definitivamente (cf. a discussão clássica de Veblen, 1921). A busca pelo que é mais rentável pode excluir soluções preventivas, holísticas e coletivas, como a erradicação de doenças como varíola, sarampo e poliomielite. Nesse sentido, as inovações de saúde coletiva podem não ser as mais lucrativas, mas são as mais eficazes para promover o bem-estar da população.
A pesquisa científica em saúde, no entanto, está em geral orientada por grandes corporações de países hegemônicos, como EUA, Japão, Alemanha e, mais recentemente, a China. Atualmente, 60% das patentes em biotecnologia para o tratamento de câncer e outras doenças crônicas são detidas por apenas 15 empresas globais; apenas dez países concentram 88% das patentes em saúde e as tendências são de aumentar essa concentração (Gadelha et al., 2021). Ainda que patentes não representem diretamente o conhecimento, esses dados evidenciam a forte concentração internacional da capacidade de inovação e de apropriação tecnológica na área da saúde. Vivemos uma relação centro-periferia, na qual alguns países são meros consumidores de tecnologia enquanto outros definem o padrão tecnológico vigente, detendo um domínio geopolítico que incide sobre as políticas de saúde.
Nesse cenário, o CEIS brasileiro é altamente dependente não apenas de produtos, mas também de acesso a tecnologias estratégicas. Isso ocorre pois grande parte das pesquisas – de alto nível internacional – realizadas em universidades e centros tecnológicos do país não é incorporada no setor produtivo, revelando lacunas no processo de articulação entre ciência e indústria. O verdadeiro desafio está no descompasso entre a grande capacitação científica existente no Brasil e a capacidade ainda limitada de inovação (Vargas, 2017). Assim, na ausência de políticas de desenvolvimento estratégicas voltadas à saúde nacional, o CEIS (e, portanto, o SUS) permanece vulnerável à dependência tecnológica externa.

A política industrial na prática
Como surgiram as políticas industriais de saúde no Brasil? As vulnerabilidades do sistema de saúde brasileiro à dependência externa já causavam crises desde pelo menos os anos 1970, e resultaram nos anos 1980 em uma primeira grande política industrial, predecessora da abordagem do CEIS.
Em 1973, o governo criou o Programa Nacional de Imunizações (PNI) para organizar a vacinação em massa da população, o qual teria diversos sucessos históricos, como a erradicação da varíola e da poliomielite, e o controle de doenças como sarampo, rubéola, difteria e coqueluche. Contudo, o PNI logo enfrentou crises severas de desabastecimento de vacinas, por conta da fragilidade da base produtiva nacional de imunobiológicos, vulnerável a oscilações do mercado internacional e a decisões de poucos fornecedores privados, além de ter problemas com produtos de baixa qualidade e até com soros contaminados.
No início dos anos 1980, com novas normas sanitárias mais rígidas, uma das principais produtoras privadas de soros antiofídicos e imunobiológicos – a Syntex, multinacional com sede na Califórnia/EUA – decidiu interromper abruptamente sua produção no país. Diante da insuficiente capacidade produtiva dos laboratórios públicos – como o Instituto Butantan e a Fiocruz – o Brasil passou por uma crise, colocando em risco o PNI e resultando em diversos casos de mortes e amputações por falta de soros. Em resposta, foi criado em 1985 o Programa de Autossuficiência Nacional em Imunobiológicos (PASNI), uma importante política industrial que ampliou nossa capacidade produtiva reforçando centros de pesquisa e produção pública como a Fiocruz e o Instituto Butantan (Temporão, 2003; Moreira, 2018; Gadelha, 2022). Isso ocorreu na contracorrente do contexto daqueles anos de hiperinflação, ajustes recessivos do FMI e sobretudo desmonte de políticas industriais históricas. O PASNI expandiu nossa produção, mas não chegou a avançar tanto no campo da capacidade de inovação.


A partir dos anos 1990, políticas federais determinaram uma forte abertura comercial, que fortaleceu o processo de desindustrialização brasileira, e as indústrias da saúde não saíram ilesas. Em paralelo à expansão do SUS, as importações de saúde se intensificaram: entre 1997 e 2021, a participação da saúde no total das importações cresceu de 6,0% para 9,3%, e o déficit comercial em saúde passou de US$ 5,7 bilhões por ano para US$ 21,5 bilhões. Esse crescimento se concentrou justamente nos setores de maior intensidade tecnológica, como produtos de base química e de biotecnologia, medicamentos e insumos farmacêuticos, equipamentos médicos e tecnologias de diagnóstico – em 2023, 90% das importações do CEIS foram de produtos de alta e média-alta tecnologia. Assim, à medida que o SUS se expandiu sem uma base industrial de inovação fortalecida, o déficit comercial em saúde aumentou, refletindo o desencontro entre as necessidades do SUS e a base material que lhe dá sustentação (Rubinsztajn et al., 2025; Gadelha, 2022; Gadelha et al., 2021).
Nesse cenário, em 2001 e nos anos seguintes começa a se consolidar, em pesquisas na Fiocruz em parceria com Unicamp e UFRJ, a “abordagem” do CEIS. Esta abordagem, ao incorporar às políticas sociais a base industrial da saúde, propõe subsidiar políticas industriais mais estruturantes. Como grande expressão dessa abordagem, o ano de 2008 é um marco com o início das Parcerias para o Desenvolvimento Produtivo (PDPs), que existem até hoje, objetivando reverter a dependência externa e trazer o progresso tecnológico para dentro do Brasil.
Por meio das PDPs, o governo federal centraliza as expressivas compras de alguns dos produtos necessários para abastecer o SUS, utilizando-as como poder de barganha frente à indústria farmacêutica privada. Em troca de contratos de compra garantida por até 10 anos, a indústria privada transfere a tecnologia em questão para um laboratório público, internalizando plataformas tecnológicas no Brasil dentro de instituições estatais, garantindo seu uso futuro para políticas públicas. Este é o mecanismo essencial das PDPs, mas, na prática, ele ainda gera outros benefícios. Isso porque na medida em que há a garantia de demanda por parte do Ministério da Saúde, por vezes as farmacêuticas nacionais ganham envergadura e aumentam seus esforços inovativos. As parcerias permitem, desse modo, além da queda de preços, um forte impulso para o sistema de inovação nacional. As PDPs deslancharam no início dos anos 2010, com mais de 100 parcerias capacitando nossos laboratórios públicos, o que permitiu ao Brasil passar a produzir medicamentos biológicos e para doenças raras, e até vacinas contra a Covid-19, que, antes, eram compradas de outros países e drenavam as reservas nacionais (Gadelha et al., 2021).


Essas políticas sofreram forte desmonte a partir do golpe parlamentar de 2016, com o principal marco sendo a extinção do órgão interministerial de coordenação dessas políticas, o Grupo Executivo do CEIS (GECEIS). O GECEIS foi recriado em 2023 no contexto de formular uma política mais abrangente do que a da década anterior: a Estratégia Nacional para Desenvolvimento do CEIS, que em 2024 foi incorporada no programa Nova Indústria Brasil (NIB). Ele foi reforçado com novos programas, como o Programa de Desenvolvimento e Inovação Local (PDIL), focado diretamente em soluções produtivas e tecnológicas ainda inexistentes (observe-se que a PDP sempre se baseia em uma tecnologia já existente). Hoje a abordagem do CEIS está a pleno vapor.
Mas, para além desses choques políticos, há obstáculos entranhados na institucionalidade do Estado que o SUS precisa enfrentar, como abordado no quadrinho a baixo O chamado lawfare – um ataque judicial que paralisa operações e cria incertezas, mesmo que no fim não tenha mérito e seja julgado improcedente – é utilizado em combinação com práticas de dumping – quando oligopólios praticam temporariamente preços baixos demais só para falir concorrentes – para desmantelar as políticas industriais, e criminalizar os gestores que as propõem. Nessa concorrência global, os interesses dos oligopólios em saúde penetram no campo da ideologia que permeia o próprio aparelho de Estado e as políticas públicas. Isso explicita como o embate dos modelos de desenvolvimento, e a luta por um modelo mais justo, segue presente e sendo disputado em diversas arenas, desde a legitimação popular até os processos licitatórios e a coordenação de órgãos ministeriais. A abordagem do CEIS tem larga experiência, mas ainda temos um longo caminho para a soberania na saúde.


E os outros direitos?
A abordagem do CEIS pode nos ensinar a estruturar outras políticas fundamentais à qualidade de vida da população, fazendo crescer a economia no processo. Para isso, alguns princípios orientam essa visão de desenvolvimento que integra direito social, base produtiva, inovação e democracia:
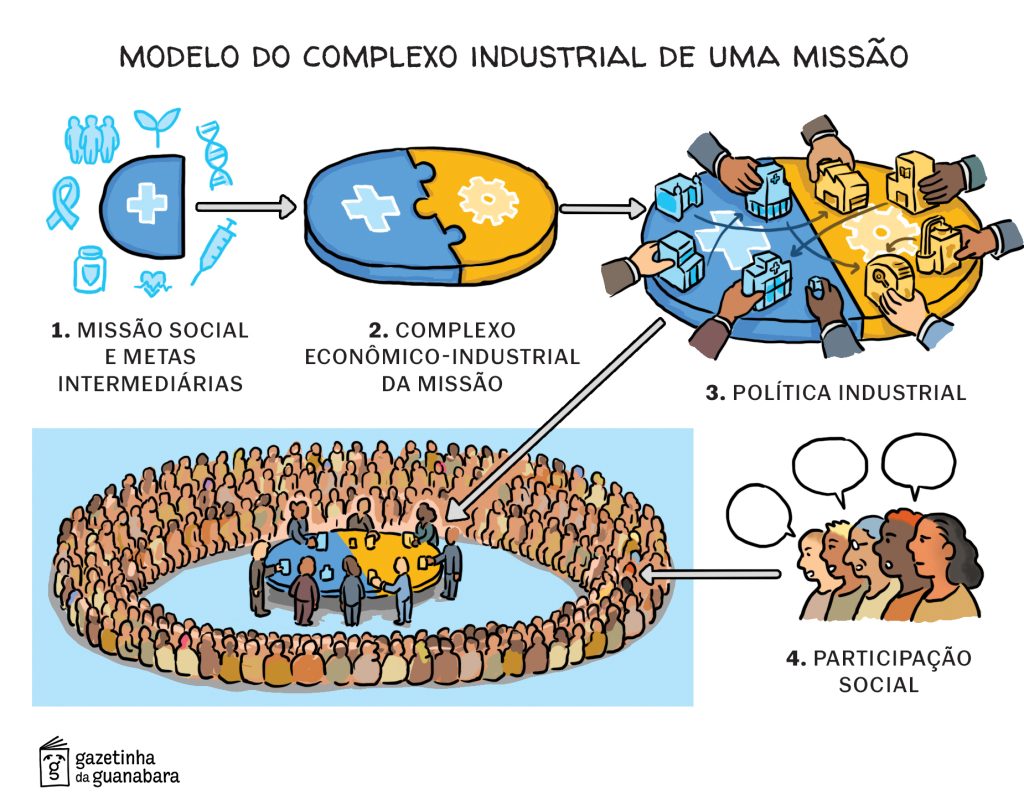
(1) Missão Social: É preciso partir de desafios reais, e não da escolha de um setor econômico ou uma indústria específica; é preciso partir das demandas expressas pela sociedade, e não de suposições. Os problemas sociais são transversais e afetam múltiplas dimensões da vida: moradia, mobilidade e infraestrutura urbana; segurança e defesa; fome; o acesso ao conhecimento e à cultura; a questão ambiental. Das missões chega-se a uma agenda de metas intermediárias.
(2) Complexo Econômico: Cada desafio, cada direito, exige mobilizar uma base material de indústrias e serviços, que precisam ser desenvolvidas para sustentar o direito, sobretudo em relação aos rumos da inovação tecnológica. Políticas social e industrial precisam, portanto, ser integradas; a base material precisa ser identificada e assumida como objetivo de transformação da missão, tanto em seu lado produtivo atual, como em relação à inovação, isto é, o futuro. É preciso superar a visão de que basta estabelecer as demandas sociais, e o livre mercado fornecerá os insumos.
(3) Política Industrial: Para dinamizar o complexo econômico e a inovação local, é preciso que os instrumentos do Estado entrem em ação em todos os níveis federativos: o planejamento de longo prazo para atingir o objetivo, os marcos regulatórios, o aprendizado institucional, os instrumentos de financiamento e o direcionamento das compras públicas. Construir produção local não é uma tarefa trivial, não surge espontaneamente, uma vez que o capitalismo segue uma tendência de concentrar cada vez mais, e hoje se organiza em complexos oligopolizados. É preciso articular ativamente formas de orientar o processo de inovação (que é a criação da base material futura) por demandas sociais, e não deixá-lo ser regido apenas pelo lucro.
(4) Participação Social: Para a política industrial não ser desviada ou capturada, é essencial ao modelo o controle social. Por ser baseado no SUS, o CEIS traz um modelo de participação social, governança multinível e democrática, pactuação federativa e controle social como parte do funcionamento normal do sistema (e não como consulta esporádica). E por trás disso, uma cultura, um movimento social do setor, trajetórias pessoais, um envolvimento das pessoas com a causa. Isso é intrínseco ao modelo, porque o uso das capacidades do Estado para orientar políticas industriais de desenvolvimento produtivo, historicamente, é um alvo muito cobiçado pelos grupos de interesse, pelos lobbies, não só para desviar os recursos para grupos privados, mas para reforçar padrões de estagnação da economia. Para criar uma política industrial orientada por missões, é preciso em paralelo criar uma governança que a legitime e oriente; é preciso que a sociedade ocupe, de forma regular e institucionalizada, esse debate econômico.
O desafio é este. O CEIS e o SUS encontram-se no centro das disputas pelo nosso modelo de desenvolvimento, mas também há muitas outras demandas sociais com forte determinação econômica aguardando transformação. Mas se o atendimento a tais necessidades puder ser um motor de crescimento, um caminho alternativo a tantas atividades extrativistas e práticas abusivas do mercado, teremos uma chance maior de mudar a correlação de forças nesse capitalismo selvagem. Criar nexos assim, círculos virtuosos entre o social e o econômico, é então o nosso papel. Como criar a base material da utopia? Mãos à obra.
edição: andré aranha
pesquisa: michelle malher
redação: patrícia maurício e andré aranha
Referências
Organização para a Cooperação e Desenvolvimento Econômico (OCDE). Society at a Glance 2024: OECD Social Indicators. Paris: OECD Publishing; 2024.
Kaiser Family Foundation (KFF). KFF Health Care Debt Survey. 2022.
M. Mazzucato. Mission Economy: A Moonshot Guide to Changing Capitalism. Allen Lane; 2021.
Ministério da Saúde (MS). Viva o SUS: o maior sistema público de saúde do mundo é gratuito, universal e do Brasil. Brasília: Governo Federal; 2025.
S. Escorel. História das Políticas de Saúde no Brasil. Ciência & Saúde Coletiva; 2015.
H. Santos et al. The impact of vaccination speed on COVID-19 mortality in Brazil. The Lancet Regional Health – Americas; 2023.
C. A. G. Gadelha et al. The health economic–industrial complex: production and innovation for universal health access, Brazil. Bulletin of the World Health Organization; 2024.
C. A. G. Gadelha. Saúde e Desenvolvimento: o Complexo Econômico-Industrial da Saúde. Rio de Janeiro; 2022.
M. Manzano et al. O potencial de geração de empregos no CEIS. In: GADELHA, C. A. G. et al (Org.). Saúde é desenvolvimento sustentável. Rio de Janeiro: CEE-Fiocruz; 2026 (no prelo).
World Health Organization (WHO). Global Health Expenditure Report 2023. Genebra: WHO; 2023.
T. Veblen. The Engineers and the Price System. New York: B. W. Huebsch; 1921.
C. A. G. Gadelha et al. O Complexo Econômico-Industrial da Saúde no Brasil. Cadernos do Desenvolvimento; 2021.
M. A. Vargas. Indústria de base química no Brasil: potencialidades, desafios e nichos estratégicos. In: Gadelha P. et al (Org.). Brasil Saúde Amanhã. Rio de Janeiro: Editora Fiocruz; 2017.
J. G. Temporão. A indústria de vacinas no Brasil: um estudo de caso. História, Ciências, Saúde – Manguinhos; 2003.
M. Moreira. As Parcerias para o Desenvolvimento Produtivo (PDP) no setor da saúde. Curitiba: Universidade Federal do Paraná; 2018.
S. Rubinsztajn et al. Indicadores de dependência do Complexo Econômico-Industrial da Saúde: implicações para a sustentabilidade do SUS. Anais do AKB; 2025.





